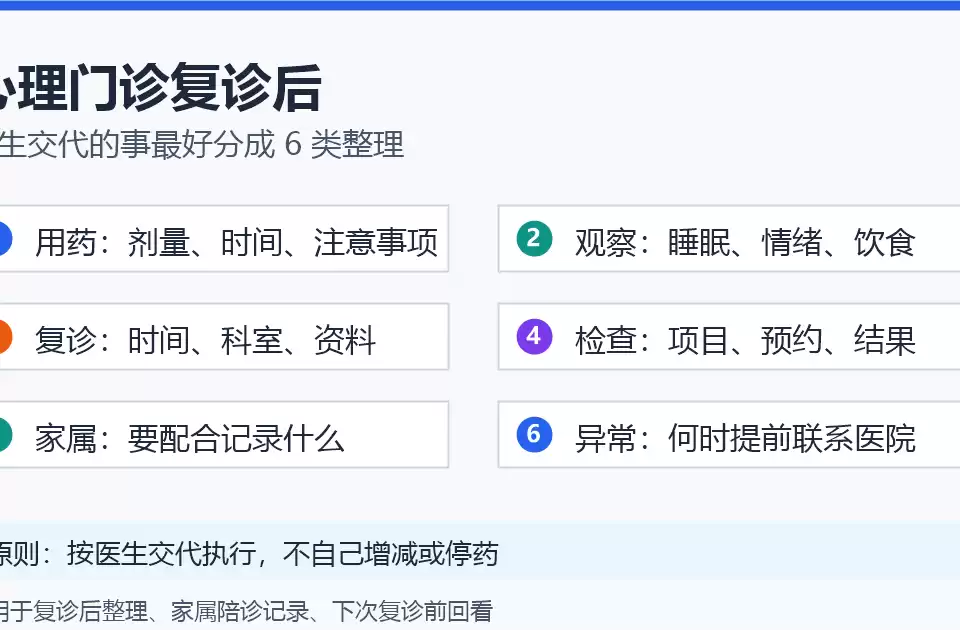
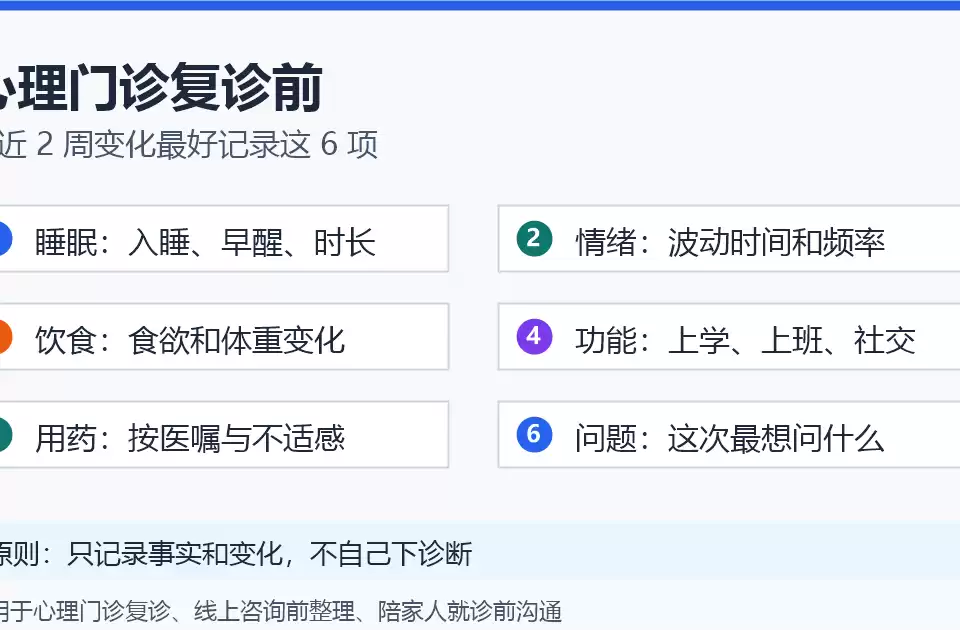
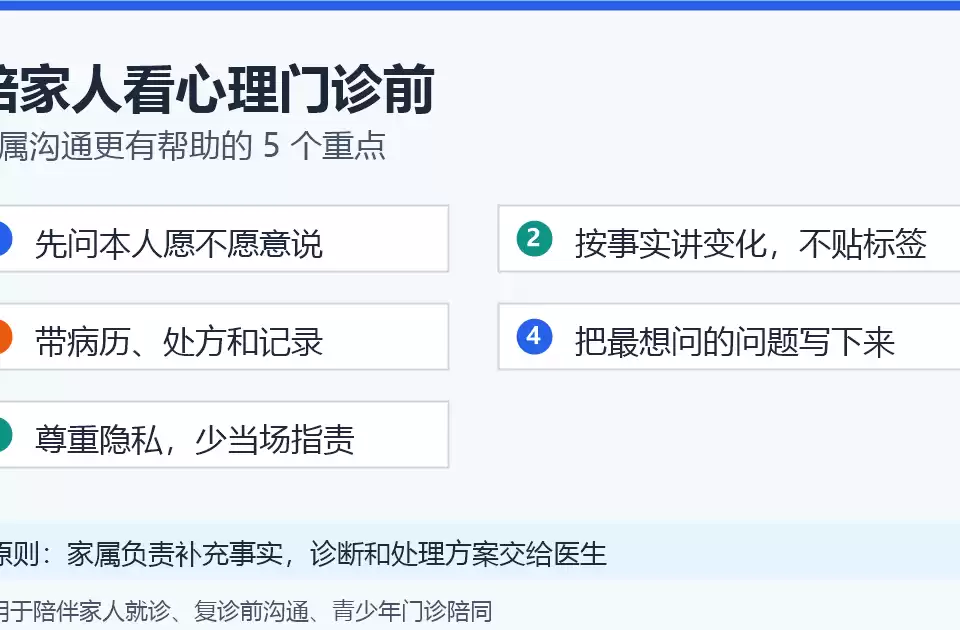
一个200斤朋友的崩溃:肥胖/视力问题伴发心理危机有多隐蔽?
2026年5月8日
你真的了解“五健”促进行动计划吗?一个普通人的踩坑实录
2026年5月10日你有没有发现一个特别拧巴的事:医学院里背了五年的书,到了医院第一天照样被骂“连个腰穿都下不去手”。我认识一个刚规培结束的骨科医生,他说自己最崩溃的不是加班,而是学校教的那些“标准流程”到了临床全得推翻重来。说实话,这背后缺的就是医教协同机制——一个听起来像文件口号、实际上能救命的东西。

别傻了,你以为医学院和医院是穿一条裤子的?你细想想,医学院归教育部管,医院归卫健委管,两边考核指标都不一样。一个是看你发了多少SCI,一个是看你收了多少病人。这能协同才见鬼了。前段时间有个三甲医院的教学主任跟我吐槽,说他们科来了个名校毕业的博士,问病史居然对着教科书念,病人差点以为在拍喜剧片。这不对,但也怪不得学生——学校里教的问诊流程还是20年前的版本,而医院里早就换了三套标准了。
为什么你进了医院才发现自己“白学了”?
我有个发小,高考考了全省前500名,进了某985的临床医学八年制。头四年学解剖、生理、病理,背得昏天黑地。到了第五年去医院见习,第一次跟着查房,带教老师问“这个病人的电解质紊乱考虑什么原因”,他当场愣住——课本上写的电解质平衡章节有十几页,但没教过他怎么从一张化验单里快速抓住核心矛盾。老师当时没说什么,晚上请他吃了顿饭,语重心长说了句:“学校教的是知识,医院要的是判断力,这两者之间差一个医教协同机制。”
这不是个例。我大概统计过身边20来个刚工作一两年的医生,超过八成的人觉得学校学的和临床用的严重脱节。具体来说,最突出的三个落差是:第一,学校教的病例都是“典型”的,现实里全是“不典型”的;第二,学校强调诊断思路要完整全面,但门诊一个病人只给你三分钟;第三,学校几乎不教你怎么跟家属沟通,而临床上三分之一的纠纷都出在沟通上。

去年有一个真实的案例。某省人民医院接收了一个胸痛的年轻患者,心电图不典型,心肌酶也只是轻度升高。轮转的住院医严格按照教科书上“急性冠脉综合征”的诊断流程,坚持要等第二次心肌酶结果再用药。带教的老主任看了五分钟,直接按“主动脉夹层”处理,紧急做了CT,果然是啊。后来老主任开会时说:“你们在学校学的没错,但等你们把流程走完,病人已经没了。”这话听着残酷,但就是现实。
那些偷偷建起“医教协同机制”的地方,后来怎么样了?
也不是所有地方都这么拧巴。我记得好像是2018年左右,上海有个区中心医院跟当地一所医学院搞了个试点。他们做了一件特别简单粗暴的事:让医院的科室主任直接参与编写大三以后的临床课程大纲。每个章节必须标注“这个知识点在临床出现的频率”,频率低于10%的就砍掉,腾出课时来教那些高频但学校不讲的——比如怎么快速处理急诊分诊、怎么识别早期脓毒症休克、甚至包括怎么写一份不被投诉的病程记录。
结果呢?第一届学生进去规培的时候,带教老师普遍反映“这批人上手快得多”。具体数据我记不太清了,大概是独立值班的时间平均提前了40%左右。更重要的是,这些学生在实习期间发生的医疗争议事件下降了大概六成。你细想,这背后的逻辑其实就是医教协同机制从文件落地到了课程表上。

还有一个例子是四川某地市级的医院,他们搞了一个“双导师制”。每个医学生同时有一个学校的学术导师和一个医院的临床导师,而且这两个导师每个月必须共同参加一次病例讨论会。听起来很美对吧?但实际操作中也有翻车的时候——比如有的临床导师实在太忙,一个学期只露面两次,学生气得在院长信箱投诉。后来他们调整了规则,给临床导师算绩效分,每带一个学生每个季度奖励800块钱。说实话,钱不多,但这个机制好歹转起来了。
你可能会问,这跟我们普通人有什么关系?关系大了。一个医学生在学校医院之间少走三年弯路,就意味着你将来看病的时候,对面坐的那个年轻医生不是拿着手机现查指南,而是真的知道怎么处理你的问题。这不是道德绑架,这是效率。
建立真正的协同机制,到底需要哪几步?
我自己不是搞医学教育的,但这两年因为帮几家医院做内容咨询,跟不少教学院长聊过。他们给出的实操建议,我理了理,大概四条。
第一,把“临床能力”拆成可量化的指标。别光说“提升临床思维”,而是具体到“能独立完成腹腔穿刺”或者“能在15分钟内完成一份合格的急诊病历”。学校怕什么?怕模糊。一模糊就变成走过场。
第二,让医院的病例库变成学校的教材。很多医院每年有几万份真实病例,但学校还在用十年前的经典案例。其实现在技术不难,难的是谁来做这个整理和脱敏的工作。我见过一个聪明的教学主任,他让规培生轮流值“案例挖掘班”——每星期从HIS系统里挑出3个有意思的病例,写成教学分析,然后全院共享。半年下来攒了将近100个活案例,比任何教科书都管用。
第三,考核权不能全在学校手里。理想的医教协同机制应该是:学生考执照之前,必须得到临床导师的签字认可。如果医院说“这人不行”,学校就别硬发毕业证。这个道理简单吧?但现实中能做到的不到一成。为什么?因为医院怕麻烦,学校怕影响就业率。两边都不想当坏人。
第四,也是最难的一点——改变拨款逻辑。现在的医学生培养经费,大头还是按人头给学校。如果改成按“毕业后三年内的执业表现”来拨付一部分资金,你猜学校会不会主动拉医院一起改课程?这招在浙江有两个县医院试了,效果据说还不错。当然我也没亲自验证过,只是听一个卫健委的朋友提了一嘴。
常见问题:医教协同机制是不是只对公立医院有用?
其实民营医院更需要。我接触过几家连锁医疗集团,他们的痛点更直接——招来的医生不好用,自己重新培训成本又高。有些民营机构已经开始反向跟医学院合作,比如提供临床实训基地,换取优先录用权。这反而是个双赢的路子。
说实话,写了这么多,我自己心里也没底。因为医教协同机制这件事,说起来头头是道,做起来千疮百孔。上周我还听说一个消息,某家很努力搞协同的医学院,今年毕业生的执医考试通过率反而下降了三个百分点。院长在内部会上拍桌子说“这机制是不是搞反了”?其实不是反了,是任何改革都有阵痛期,问题是这个阵痛期有多长,谁也说不准。
我那个发小后来去了一个县级医院,上周喝酒的时候跟我说,他现在带规培生,第一件事不是教技术,而是带他们去跟一个老病号聊半小时天。然后再问:“你刚才听到的哪句话,是教科书上写过的?”
没人能回答。这大概就是我们聊“医教协同”时,最该面对的那个尴尬。